Philippe Lopes‑Fernandes, Directeur des opérations
La science a évolué – les meilleurs partenariats évoluent avec elle
Il y a dix ans, le développement des médicaments était bien différent. Aujourd’hui, certaines des avancées scientifiques les plus prometteuses émergent de petites équipes très spécialisées, capables d’avancer rapidement — des équipes qui opèrent sous de fortes contraintes opérationnelles et disposent de peu de marge pour tout ce qui pourrait ralentir leur élan.
Or, de nombreuses structures d’accords classiques n’ont pas été conçues pour cette réalité. Elles privilégient la stabilité au moment de la signature : des cadres rigides, fondés sur des hypothèses qui peuvent ne pas résister aux premières données. La science est par essence itérative et imprévisible. Lorsque la structure d’un partenariat — et la manière dont les partenaires collaborent — ne peut évoluer au même rythme, des frictions apparaissent et finissent par nuire aux avancées scientifiques.
Ce que je recherche dans un partenariat va bien au‑delà de la seule structure de l’accord. Il s’agit d’un objectif commun porté par des actions concrètes, d’un lien continu entre les partenaires avant et bien après la signature, et d’un alignement de jugement qui demeure solide, même lorsque la science avance plus vite que ne peut l’anticiper le moindre contrat.
Le défi consiste à bâtir quelque chose d’assez robuste pour durer, tout en restant suffisamment flexible pour s’adapter. Les meilleures structures d’accords ne sont pas des solutions standard. Elles sont conçues spécifiquement pour le partenariat en question — et c’est là que la créativité, l’innovation et une volonté constante d’évoluer prennent tout leur sens.
Construire des structures d’accords créatives
Aucun partenaire ne se ressemble ; aucun accord ne devrait donc être identique. Notre point de départ est toujours une compréhension sincère : non seulement de ce que chaque partenaire apporte, mais aussi de ce qui permettra réellement à la collaboration de fonctionner pour lui. Où nos forces complémentaires peuvent‑elles accélérer la science de la manière la plus efficace ? Quels sont les moments clés de décision ? À quoi ressemble le succès à chaque étape du développement scientifique ?
La structure de l’accord est le résultat de ce dialogue — et non l’application d’un modèle prédéfini. C’est ce qui en fait une démarche créative : une conception sur mesure, pensée pour servir une science ambitieuse et transformatrice.
La preuve dans le pipeline
Depuis 2020, Ipsen a construit plus de 35 programmes grâce à des partenariats. En 2025 seulement, trois accords dont je suis particulièrement fier — chacun structuré différemment, chacun façonné autour d’une science et d’un partenaire spécifiques — sont unis par un objectif commun : faire émerger une science audacieuse, capable de transformer les paradigmes thérapeutiques.
L’avenir appartient à des structures d’accords flexibles, personnalisées et adaptées à la réalité actuelle du développement des médicaments : des équipes agiles, des cycles rapides et des contraintes bien réelles. C’est le niveau d’exigence que nous nous fixons, et notre pipeline en est le reflet
En mobilisant les bons partenaires tout au long de notre chaîne de valeur et en impliquant nos collaborateurs pour avançer ensemble
Pour une entreprise comme Ipsen, l’impact environnemental ne se limite pas à ses opérations. En réalité, cela ne représente qu’une petite partie du tableau.
La majeure partie de notre empreinte se situe ailleurs, tout au long de notre chaîne de valeur. Elle est déterminée par les partenaires avec lesquels nous travaillons, les matières premières que nous utilisons, ainsi que la manière dont nos médicaments sont développés et distribués. Aujourd’hui, environ 90 % de nos émissions relèvent du Scope 3, ce qui reflète la complexité de l’écosystème pharmaceutique.
Cette réalité redéfinit notre approche du développement durable.
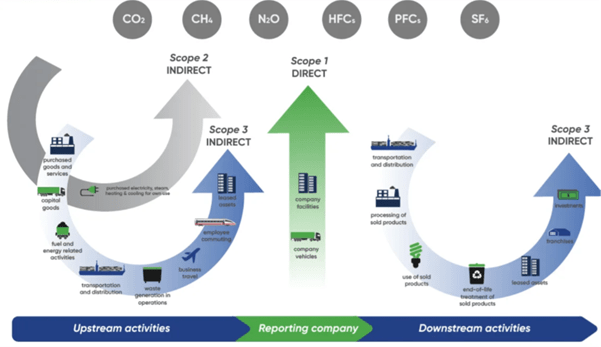
Ces dernières années, Ipsen a réalisé des progrès significatifs dans la réduction des émissions liées à ses propres activités. Les émissions de scope 1 et 2 ont été réduites de plus de moitié par rapport à 2019, grâce à des améliorations en matière d’efficacité énergétique, d’électrification et de choix opérationnels plus durables. En parallèle, nous avons également pris des mesures concernant des éléments clés de notre empreinte de scope 3, notamment les voyages d’affaires, la flotte de véhicules, les emballages et les trajets domicile-travail des employés, des domaines où le changement peut être mis en œuvre plus directement. Ces résultats démontrent que des progrès sont déjà en cours et que la croissance et la responsabilité environnementale peuvent aller de pair.
La prochaine étape est différente. Il s’agit moins de ce que nous pouvons faire seuls que de ce que nous pouvons accomplir ensemble.
La prochaine étape est différente. Il s’agit moins de ce que nous pouvons faire seuls que de ce que nous pouvons accomplir ensemble.
Nous étendons désormais notre approche au Scope 3, passant des ambitions et des cadres conceptuels à la mise en œuvre concrète avec nos fournisseurs et partenaires. La réduction de ces émissions nécessite un changement dans le mode de fonctionnement de tout un écosystème. Cela implique de collaborer avec nos principaux fournisseurs pour mieux comprendre leurs émissions et identifier les domaines où des réductions significatives peuvent être réalisées. Cela implique de passer des estimations à des données plus précises, permettant ainsi des actions ciblées et mesurables. Et cela signifie intégrer la durabilité dans les processus métier fondamentaux de notre chaîne d’approvisionnement, de la stratégie aux opérations.
Dans un secteur hautement réglementé comme celui des produits pharmaceutiques, le changement ne se fait pas du jour au lendemain. Les chaînes d’approvisionnement sont complexes, et même des évolutions en apparence simples, comme l’emballage, nécessitent du temps, une validation et une autorisation réglementaire. Mais ces contraintes ne limitent pas notre ambition. Elles définissent la voie à suivre.

Chez Ipsen, nous pensons que le progrès repose sur une responsabilité partagée. Il se construit grâce à des partenariats à long terme, à une amélioration continue et à la volonté de s’attaquer aux aspects les plus complexes du défi.
À l’occasion de la Journée mondiale de l’environnement, le message est clair : nous voulons réduire notre impact et nous agissons là où cela compte le plus. En nous appuyant sur ce que nous avons déjà accompli, nous accélérons notre action tout au long de notre chaîne de valeur.
Par Christelle Huguet, EVP & Directrice R&D, Ipsen
En recherche biopharmaceutique, tous les défis ne se valent pas. Certaines des opportunités les plus porteuses se trouvent dans des domaines marqués par une biologie complexe, des données limitées et des patients qui attendent depuis bien trop longtemps des options thérapeutiques efficaces.
Pourquoi nous choisissons d’agir là où d’autres hésitent
Chez Ipsen, nous avons fait le choix délibéré de nous concentrer sur les besoins médicaux les plus élevés. Ces domaines exigent une compréhension scientifique approfondie, une grande capacité d’adaptation et un engagement sur le long terme. Mais ils offrent aussi le plus fort potentiel pour générer un impact véritable pour les patients.
Les maladies aux besoins médicaux non satisfaits se situent souvent en dehors des modèles de développement traditionnels et nécessitent de nouvelles façons de penser et de travailler. Les populations de patients peuvent être restreintes ou hétérogènes. Les critères d’évaluation peuvent être plus difficiles à définir. La biologie peut encore être en cours d’élucidation. C’est pourtant précisément dans ces contextes que l’innovation peut être la plus impactante et que les avancées peuvent changer des vies.
Transformer l’ambition scientifique en progrès concrets
Relever ces défis implique d’accepter l’incertitude. Cela nous pousse à poser de meilleures questions, à renforcer la collaboration et à concevoir des programmes de développement plus intelligents.
Nous développons une compréhension approfondie des mécanismes des maladies et nous adaptons en permanence notre approche à mesure que de nouvelles connaissances émergent. Cela nous permet de concevoir des programmes à la fois scientifiquement rigoureux et étroitement alignés aux besoins des patients. En appliquant cette discipline, nous pouvons prendre des risques réfléchis et intentionnels, en privilégiant des programmes ayant un potentiel firstinclass ou bestinclass et en ouvrant de nouvelles perspectives là où il en existait peu auparavant.
Placer l’impact au cœur des attentes
En nous attaquant aux défis les plus complexes, notre ambition n’est pas seulement de développer de nouveaux traitements, mais aussi de contribuer à redéfinir la manière dont le progrès est mesuré dans des populations complexes et rares. Ce faisant, nous cherchons à élever les attentes et à démontrer qu’une innovation rigoureuse et centrée sur le patient est possible.
S’attaquer aux problématiques les plus complexes n’est pas le chemin le plus aisé. Mais pour les patients présentant des besoins médicaux non satisfaits, c’est le chemin essentiel, et celui que nous choisissons avec fierté, en faveur du progrès scientifique.
Par Sandra Silvestri, pour Ipsen.com
Dans un environnement thérapeutique en constante évolution, l’autorisation d’un médicament ne constitue plus la fin du parcours: ce n’est que le début. Les données en vie réelle (real‑world evidence, RWE), les analyses post‑hoc et les études de phase IV structurées ouvrent de nouvelles perspectives pour l’apprentissage scientifique.
Chez Ipsen, nous nous engageons à explorer les questions encore sans réponse et à produire des données robustes qui vont au‑delà du développement initial du médicament, afin d’apporter une vision plus large et à long terme, fondée sur des preuves, au service des communautés que nous accompagnons.
Le rôle croissant des données en vie réelle
Les essais cliniques apportent des réponses scientifiques essentielles, mais par nature, ils ne peuvent pas refléter pleinement la réalité du quotidien des patients : la diversité des parcours, la complexité des maladies et l’imprévisibilité des prises en charge.
Les données en vie réelle contribuent à combler cet écart. Elles rendent compte de ce qui compte réellement pour les personnes concernées : l’efficacité d’un traitement sur la durée, sa tolérance au quotidien et sa place dans la vie réelle avec la maladie. En investissant dans des programmes solides de RWE, nous approfondissons notre compréhension des besoins des patients, mesurons l’impact réel de nos médicaments et veillons à ce qu’ils continuent d’apporter des bénéfices concrets aux personnes qui en dépendent.
Analyses post‑hoc et essais de phase IV : approfondir la compréhension là c’est essentiel
Les analyses post‑hoc et les études de phase IV — réalisées après l’autorisation d’un médicament — jouent un rôle tout aussi fondamental. En tenant compte de la diversité des patients et la variabilité des parcours de soins, nous questionnons des hypothèses afin d’en tirer des enseignements adaptés aux défis du monde réel.
Quel est l’impact de nos médicaments chez des patients présentant certaines comorbidités ou recevant d’autres traitements ? Quels marqueurs cliniques pourraient mériter une exploration approfondie ? Comment l’environnement thérapeutique, et par conséquent les recommandations de traitement, évoluent‑ils au fil du temps ?
En adoptant une approche ciblée, nous concevons des analyses capables de répondre aux questions les plus importantes pour les professionnels de santé comme pour les patients, contribuant ainsi à une meilleure compréhension de la maladie et à une prise en charge toujours plus individualisée.
Un avenir fondé sur l’apprentissage continu
Les enseignements issus des données en vie réelle, combinés à la richesse des essais de phase IV et des analyses post‑hoc, offrent une compréhension multidimensionnelle et approfondie de l’impact d’un médicament. Pour Ipsen, la génération en continue de données après l’autorisation de mise sur le marché n’est pas un simple complément : c’est un engagement. Un engagement à comprendre pleinement l’impact de nos médicaments, non seulement pour le plus grand nombre, mais aussi pour chaque individu, avec ses particularités, qui mérite des réponses à ses questions.
L’avenir de la prise en charge des patients reposera sur cette culture de l’apprentissage continu. L’autorisation d’un médicament est une étape importante, qui mérite d’être célébrée, mais elle ne marque pas la fin du parcours. Chaque donnée issue du monde réel, chaque résultat à long terme, chaque analyse post‑autorisation nous rapproche d’une optimisation des soins pour les patients qui en ont le plus besoin.
Notre ambition est claire : faire en sorte que le progrès scientifique ne s’arrête pas à l’autorisation, mais qu’il s’accélère grâce à elle — afin que chaque patient bénéficie non seulement d’une innovation thérapeutique, qui continue d’évoluer grâce à de nouvelles données, une approche ciblée et une raison d’être.
Un diagnostic est censé marquer la fin de l’incertitude. Pour certaines familles, c’est aussi le moment où elles réalisent que la médecine n’a plus rien à offrir. Loubna Ouriaghli, Head of Government Affairs & Policy chez Ipsen, a vécu ce moment aux côtés de sa propre mère, diagnostiquée avec une maladie rare. Elle a vu les symptômes apparaître un à un, les années qu’il a fallu pour obtenir une réponse et le silence qui a suivi quand cette réponse n’était accompagnée d’aucun traitement.
Ce sentiment d’impuissance est devenu un tournant. Plutôt que de le subir, Loubna a choisi de le transformer en engagement avec son expertise, sa position, ses compétences pour que d’autres familles, d’autres enfants comme elle, n’aient pas à traverser la même situation. Alors que sa famille s’apprête à s’agrandir, cette dimension personnelle renforce encore davantage son engagement pour les générations futures.
.
Depuis, elle aborde son rôle avec un sens des responsabilités qui va au-delà du simple cadre professionnel. Les Affaires Gouvernementales et la Politique publique peuvent sembler un endroit inattendu pour ce type d’engagement. C’est le domaine des négociations, des cadres réglementaires et des relations institutionnelles. Mais c’est aussi au sein de ce département que l’on décide si un patient pourra, ou non, accéder au traitement dont il a besoin. Les patients atteints de maladies rares n’ont pas seulement besoin que des traitements existent, ils ont besoin que ces traitements soient reconnus, remboursés et accessibles. Et c’est exactement là que Loubna a choisi d’intervenir.
Elle sait que le chemin est long, et qu’une seule personne ne peut pas changer le système à elle seule. Mais pour quelqu’un qui a été confronté à cette réalité, ce n’est pas une raison pour reculer. C’est une raison pour agir.
Ce que nous avons retenu du Congrès de l'EASL 2026 !
Nous sommes de retour du Congrès 2026 de l’Association européenne pour l’étude du foie (EASL), le plus grand événement européen dédié à la santé hépatique. Ce congrès rassemble médecins, scientifiques, professionnels paramédicaux, patients et partenaires de l’industrie pour partager leurs connaissances, mettre en lumière les avancées scientifiques et tisser des liens constructifs.
Notre présence au Congrès 2026 de l’EASL a témoigné de notre engagement continu à faire progresser la prise en charge des maladies rares du foie. À travers six présentations scientifiques – dont trois posters « late-breaking » (de dernière heure) –, des symposiums animés par des experts et des sessions « Meet the Expert », nous avons contribué à l’avancement de la science et favorisé des échanges constructifs sur l’amélioration de la prise en charge des patients.
Chez Ipsen, les maladies hépatiques rares sont au cœur de notre portefeuille. Nous déployons notre expertise scientifique dans cinq maladies cholestatiques rares du foie : la cholangite biliaire primitive (CBP), la cholestase intrahépatique familiale progressive (CIFP), le syndrome d’Alagille (ALGS), l’atrésie des voies biliaires (AVB) et la cholangite sclérosante primitive (CSP).
À travers nos programmes de développement clinique, nous visons à faire progresser la compréhension scientifique des maladies hépatiques rares et de leur impact sur le quotidien des patients. Ces pathologies pouvant évoluer de manière imprévisible, une prise en charge personnalisée est essentielle, non seulement pour ralentir la progression de la maladie, mais aussi pour traiter les symptômes qui affectent le plus la qualité de vie des patients.
Les résultats cliniques s’améliorent lorsque les personnes atteintes d’une maladie hépatique rare comprennent leur pathologie et lorsqu’elles participent activement, aux côtés de leur équipe soignante, à la définition des objectifs thérapeutiques et à leur évaluation régulière.
Une approche collaborative et holistique implique de rassembler les patients, les proches aidants et les professionnels de santé pluridisciplinaires, afin qu’ils s’écoutent mutuellement et mesurent pleinement l’impact de la maladie, notamment celui de symptômes invalidants tels que la fatigue et le prurit. C’est ainsi que nous garantirons des plans de prise en charge qui répondent aux priorités cliniques tout en tenant compte de la réalité quotidienne de la vie avec une maladie hépatique rare.
Hugo Gomes da Silva d’Ipsen partage actuellement un aperçu exclusif des coulisses du Congrès de l'EASL 2026
En direct du Congrès de l’EASL 2026, Hugo Gomes da Silva, SVP Affaires Médicales Mondiales (Maladies Rares), a saisi les moments clés et les faits marquants de cette édition. De nouveaux épisodes seront mis en ligne quotidiennement tout au long du congrès :
Mieux comprendre la CBP et la fatigue
L’une des avancées majeures du Congrès EASL 2026 est la reconnaissance accrue de la nécessité d’évaluer et de prendre en charge activement la fatigue dans la CBP (cholangite biliaire primitive), en raison du fardeau considérable qu’elle représente pour les patients.
Dans la CBP, la fatigue est bien plus qu’une simple sensation de fatigue passagère ; il s’agit d’un symptôme clinique distinct et invalidant qui altère profondément la qualité de vie. Ce manque d’énergie profond et persistant impose des choix quotidiens difficiles, impactant tous les aspects du quotidien : de la motricité physique aux fonctions cognitives, en passant par le bien-être émotionnel et social. En affectant jusqu’aux tâches les plus simples et aux relations personnelles, la fatigue liée à la CBP exige une approche thérapeutique dédiée.
Découvrez-en plus sur la réalité quotidienne de la fatigue liée à la CBP ici.
Porter la voix des patients à Barcelone
Ipsen façonne le dialogue autour de la CBP en plaidant pour une prise en charge proactive, qui cible à la fois la progression de la maladie et les symptômes invalidants qui impactent le quotidien des patients.
Durant le Congrès de l’EASL 2026, les rues de Barcelone ont accueilli les témoignages poignants de Gill, Jo et Wendy, issus de la campagne This is My PBC. En partageant leur vécu directement avec la communauté médicale, ces récits ont rappelé de manière essentielle aux professionnels de santé présents qu’une prise en charge efficace exige une double approche, axée à la fois sur le contrôle clinique de la maladie et sur la gestion des symptômes.

Le fait de voir nos données susciter des débats et prendre conscience de leur capacité à influencer les soins prodigués dans la pratique a renforcé une vérité fondamentale : notre science est guidée par une mission.
Olivia Brown, EVP, Directrice Neurosciences
Certains moments restent gravés. Non pas à cause d’une diapositive ou d’un titre en particulier, mais parce que l’on sent qu’un changement est en cours. Les attentes évoluent. Les standards s’élèvent. Un nouveau chapitre s’ouvre.
C’est ce que SCALE a représenté cette année : un signal clair de la direction que prend la médecine esthétique. La médecine esthétique évolue au‑delà des résultats de surface. Les consommateurs et les médecins qui les traitent recherchent de plus en plus des traitements fondés sur des preuves, développés avec intention et délivrés selon des standards élevés et constants. La demande de transparence dans les choix thérapeutiques et d’implication des patients dans la prise de décision ne cesse de croître.
Pour Ipsen, ce moment est également déterminant. Nous ne sommes pas nouveaux dans le domaine de l’esthétique. Depuis des décennies, notre expertise en neurosciences couvre à la fois des indications thérapeutiques et esthétiques, soutenue par une solide expérience dans les biologiques complexes et la production de haute qualité. Nos médicaments sont approuvés pour un usage esthétique dans plus de 80 pays, grâce à notre présence directe et à des partenaires de confiance.
Ce qui différencie les acteurs de ce secteur, c’est leur approche et leur capacité d’exécution.
La médecine esthétique répond à des besoins individuels. Derrière chaque décision de traitement se trouve une histoire humaine : une évolution de la vie, de la confiance, de l’identité ou de l’image de soi. Les patients recherchent une qualité de vie, et pas uniquement une amélioration cosmétique.
C’est pourquoi l’avenir de l’esthétique sera façonné par un standard plus intentionnel, qui respecte l’individu, valorise la constance et la prévisibilité, et reconnaît la responsabilité inhérente au développement, à la production et à la mise à disposition de ces traitements.
Chez Ipsen, nous suivons la science et laissons les données guider nos décisions. Ce principe va bien au‑delà de la recherche. Il implique de refuser les raccourcis, de concevoir avec exigence et de s’engager en faveur de la qualité à chaque étape — du développement à la production.
SCALE a marqué ce changement. Non seulement en tant que congrès, mais comme un moment charnière reflétant la direction que prend l’industrie de l’esthétique et les standards attendus par la communauté. Cela a également constitué une étape importante pour Ipsen, rendant notre rôle dans l’esthétique plus visible.
À titre personnel, ce moment revêt une signification particulière. Depuis mon arrivée chez Ipsen, j’ai pris davantage conscience des moments qui façonnent non seulement les carrières, mais aussi de la responsabilité liée aux standards que nous définissons et à la confiance que nous construisons. SCALE a été l’un de ces moments.
Un rappel que l’esthétique entre dans une ère plus réfléchie, plus intentionnelle — une ère où la rigueur scientifique, la qualité et les standards comptent autant que les résultats. Et où la manière dont nous innovons est tout aussi importante que ce que nous créons.

Le Rapport Annuel Intégré 2025 d’Ipsen est désormais disponible sur Ipsen.com. Ce document de référence essentiel rassemble les informations clés et les principaux enseignements sur les avancées majeures de 2025, ainsi que sur les perspectives à venir.
Cette édition offre une vision claire de la manière dont notre stratégie, « Focus. Together. For patients & society », s’est traduite par des avancées concrètes à travers notre performance commerciale, le développement de notre pipeline, notre culture, nos engagements en matière de durabilité et, surtout, notre impact pour les patients, depuis son lancement en 2020.
« Guidés par notre stratégie, nous avons noué de nouveaux partenariats prometteurs, élargi notre pipeline et notre portefeuille, et partagé des données encourageantes issues de nos essais cliniques. L’ensemble de ces actions a permis d’élargir les options disponibles pour les patients vivant avec des maladies difficiles à traiter en oncologie, maladies rares et neurosciences », déclare David Loew, Directeur général.
Découvrez l’interview de David Loew pour en savoir plus sur les progrès réalisés et les priorités à venir, ou téléchargez le rapport complet.
« Tous les médicaments ont des effets secondaires, mais il s’agit simplement d’essayer d’en minimiser l’impact en fournissant aux patients et aux médecins les informations dont ils ont besoin ou en trouvant d’autres moyens d’atténuer cet impact. » — Jacintha Sivarajah
Avec plus de quinze ans d’expérience dans l’industrie pharmaceutique, Jacintha dirige aujourd’hui la surveillance de la sécurité dans le cadre du développement de médicaments. « Mon rôle consiste non seulement à assurer une stratégie de sécurité proactive, mais aussi, avec mes collègues de Global Patient Safety, à fournir une surveillance de sécurité solide pour tous les patients inclus dans l’ensemble du programme. »
Elle voit également la science de la sécurité comme un moyen de maintenir l’équilibre essentiel entre risque et bénéfice. « Ce que je fais consiste à veiller à ce que, quoi que nous fassions — que ce soit dans nos programmes d’essais cliniques ou dans le suivi des déclarations d’effets secondaires — nous évaluions cela au regard des bénéfices et des risques du médicament », dit-elle. « Nous cherchons à garantir que l’équilibre bénéfice-risque reste favorable aux patients qui le prennent. »
Cet équilibre exige de la vigilance et des outils en constante évolution. « La détection de signaux est une partie vraiment importante de notre travail en sécurité », explique-t-elle. « Vous cherchez à voir si des tendances récurrentes apparaissent dans les effets secondaires et si cela pourrait être lié à notre médicament ou non. » Pour Jacintha, la science de la sécurité consiste à donner la priorité aux patients.
« En fin de compte, nous travaillons tous pour le bien-être des patients », dit-elle. « C’est ce qui nous motive.»
Christelle Huguet, EVP, Directrice R&D
Ipsen n’est pas un nouvel acteur de l’esthétique. Depuis plus de trente ans, nous faisons progresser des innovations en neurosciences à travers des indications thérapeutiques et esthétiques, en développant une expertise approfondie dans les biologiques complexes, le développement clinique rigoureux et une production de haute qualité. Nos médicaments sont approuvés pour un usage esthétique dans plus de 80 pays à travers le monde, grâce à notre présence directe et à des partenaires de confiance.
Ce patrimoine est essentiel, car le domaine de l’esthétique évolue, et son avenir sera façonné par la science et les données.
Chez Ipsen, l’innovation a toujours été guidée par la compréhension. Nous capitalisons sur nos connaissances, apprenons des données et appliquons la même rigueur scientifique aux domaines thérapeutique et esthétique. Cette approche nous a permis de traduire des décennies de recherche en neurosciences en solutions conçues pour répondre à des attentes croissantes en matière de qualité, de constance et de robustesse clinique.
Aujourd’hui, les attentes évoluent. Les patients, les consommateurs et les professionnels de santé qui les prennent en charge souhaitent des traitements fondés sur des preuves, conçus avec intention et développés selon des standards élevés et constants. Cela exige davantage qu’une innovation incrémentale : cela requiert une compréhension biologique profonde, des parcours de développement rigoureux et une confiance totale dans la science qui sous‑tend chaque décision.
Cette conviction se reflète dans nos investissements. Aujourd’hui, 15 % des investissements totaux en R&D d’Ipsen sont consacrés aux indications esthétiques*. Nous menons actuellement plusieurs études de Phase II et de Phase III dans des usages esthétiques, renforçant ainsi notre ambition de rester un moteur d’innovation significative dans ce domaine.
L’innovation guidée par la science repose également sur la capacité à transformer la découverte en réalité. Les sites de production d’Ipsen disposent de capacités conçues pour la prochaine génération de traitements biologiques complexes. Ils incarnent des investissements de long terme dans la qualité, la reproductibilité et l’excellence industrielle — des capacités essentielles lorsque la science passe de l’hypothèse au patient.
L’esthétique progresse rapidement. Mais les avancées durables reposent sur des preuves, de l’expérience et une exécution irréprochable.
Chez Ipsen, nous continuons à façonner l’avenir de l’esthétique grâce à la recherche fondée sur les preuves, des décisions guidées par les données et en nous appuyant sur des décennies d’expertise en neurosciences pour délivrer l’innovation.
* Correspond aux dépenses R&D d’Ipsen projetées pour 2026. Donnée interne, février 2026.